Un laboratorio colombiano contra el tipo de c¿óncer de mama m¿ós letal en el mundo
Cient¿¬ficos de la Universidad Nacional han desarrollado una vacuna 100% personalizada a partir de los tumores de cada paciente. El tratamiento est¿ó en ensayo cl¿¬nico fase 1 y se ha aplicado a cinco mujeres

El profesor Carlos Alberto Parra L¿«pez es el l¿¬der de un equipo de cient¿¬ficos colombianos que desde hace 12 a?os trabaja en la b¿▓squeda de un tratamiento efectivo contra el tipo de c¿óncer de seno m¿ós letal en el mundo: el c¿óncer de mama triple negativo. El doctor Parra y sus compa?eros del Grupo de Investigaci¿«n en Inmunolog¿¬a y Medicina Traslacional de la Universidad Nacional, en Bogot¿ó, han creado una vacuna a partir de los tejidos tumorales de cada paciente. í░Las vacunas que estamos haciendo para la inmunoterapia son 100% personalizadasí▒, explica Parra. El novedoso tratamiento, que en el futuro cercano puede ser una alternativa real para mejorar la calidad de vida de los enfermos y evitar las fuertes reca¿¬das, est¿ó siendo aplicado a cinco mujeres con diagn¿«sticos graves. La comunidad m¿Ğdica aguarda con esperanza los resultados del ensayo cl¿¬nico.
Las vacunas personalizadas elaboradas con los tumores para combatir el c¿óncer son hoy en d¿¬a uno de los tratamientos m¿ós prometedores en la lucha contra esta enfermedad. Desde hace aproximadamente diez a?os, distintos grupos de investigaci¿«n en todo el mundo trabajan en su desarrollo. Pedro Romero L¿«pez, director del Instituto Ludwig para la Investigaci¿«n del C¿óncer, en Lausana, Suiza, explica que generar vacunas eficaces es uno de los desaf¿¬os m¿ós importantes en la lucha contra el c¿óncer. í░Se espera mucho de estos tratamientos de inmunoterapiaí▒, explica por tel¿Ğfono. Sin embargo, hasta ahora solo la vacuna contra c¿óncer de pr¿«stata metast¿ósico, desarrollada por la farmac¿Ğutica Dendreon, ha sido aprobada por la FDA. Las dem¿ós, incluida la del c¿óncer de mama triple negativo elaborada en Colombia, siguen en fase cl¿¬nica.

El letal c¿óncer de mama triple negativo
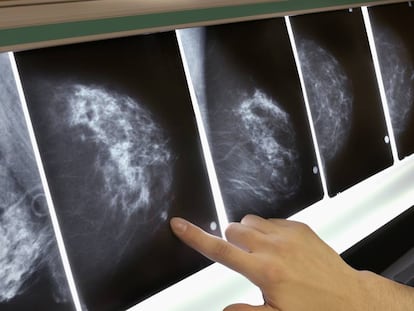
El c¿óncer de mama es el tipo de c¿óncer m¿ós com¿▓n en el mundo, por encima del de pulm¿«n y del melanoma, seg¿▓n la Organizaci¿«n Mundial de la Salud (OMS). Solo en 2020, se diagnosticaron 2.2 millones de casos nuevos de c¿óncer de seno y m¿ós de 685.000 mujeres murieron por esta causa en todo el planeta. Datos de la Asociaci¿«n Espa?ola Contra el C¿óncer revelan que una de cada ocho mujeres desarrollar¿ó c¿óncer de mama a lo largo de su vida. En Colombia, el Ministerio de Salud explica que esta es la primera causa de enfermedad y muerte por c¿óncer entre las mujeres del pa¿¬s. í░Es un problema de salud p¿▓blica. Es el c¿óncer m¿ós frecuente en Colombia, con 15.509 casos nuevos y 4.411 muertes en 2020íÕ, se lee en un informe de la entidad.
En la actualidad, existen 24 grandes grupos de tumores de c¿óncer de mama, seis de ellos son triple negativo. A diferencia de la mayor¿¬a de los tumores, que responden relativamente bien a la cirug¿¬a, la quimioterapia o la radioterapia, los triple negativo no reaccionan de forma adecuada con los tratamientos convencionales. Parra, profesor titular de la Facultad de Medicina de la Universidad Nacional, doctor en Qu¿¬mica y posdoctor en inmunolog¿¬a molecular y microbiolog¿¬a en Washington University, explica que el 15% del total de casos de c¿óncer de seno son de este tipo. í░Son los m¿ós agresivos, los m¿ós dif¿¬ciles de tratar, los de peor pron¿«sticoí▒, dice, í░por eso, la necesidad de estudiarlos y de desarrollar estas vacunasí▒.
De acuerdo con el profesor, muchos de los casos de pacientes con este c¿óncer recaen en los siguientes tres a?os, con una fuerza muy agresiva y mucha mortalidad. M¿Ğdicos expertos del Instituto Cl¿¬nico de Cleveland, en EE UU, coinciden en el diagn¿«stico: í░el c¿óncer de mama triple negativo es la forma m¿ós agresiva y letal de c¿óncer de mamaí▒. La principal raz¿«n de su complejidad es que este c¿óncer crece y se propaga en el cuerpo m¿ós r¿ópido que los dem¿ós.
Susana Fiorentino G¿«mez, l¿¬der del grupo de Investigaci¿«n en Inmunolog¿¬a y Biolog¿¬a Celular de la Universidad Javeriana en Colombia, explica por tel¿Ğfono que el problema que tiene este c¿óncer es que su tratamiento es limitado y su pron¿«stico muy malo. í░Despu¿Ğs de terminar las terapias convencionales, las c¿Ğlulas desarrollan resistencia y aparecen met¿óstasis tard¿¬as que son las que matan al pacienteí▒, dice Fiorentino. Y a?ade: í░tener una vacuna personalizada que despierte la respuesta inmune de los pacientes para protegerlos de la aparici¿«n de las met¿óstasis es lo que se busca ahora en el mundo. Por eso, la aproximaci¿«n del grupo de Parra es tan interesanteí▒.
Vacunas 100% personalizadas
Para enfrentar al emperador de todos los males, como le llama al c¿óncer el onc¿«logo Siddhartha Mukherjee, galardonado con el premio Pulitzer por su biograf¿¬a sobre esta enfermedad, Parra y sus colegas han desarrollado, por primera vez en Colombia, unas vacunas especializadas que se generan con dos componentes principales, ambos provenientes del cuerpo del paciente. El primer elemento son los ant¿¬genos obtenidos a partir del tumor. El segundo, las c¿Ğlulas dendr¿¬ticas, que est¿ón en la sangre sana de cada persona. Por eso, cada vacuna es ¿▓nica y 100% personalizada.
El investigador Pedro Romero L¿«pez explica que el proyecto del profesor Parra es muy prometedor por tres razones: por el tipo de c¿óncer al cual se dirige, por el tipo de objetivos que persigue y, sobre todo, por el abordaje experimental adoptado que seg¿▓n ¿Ğl est¿ó í░al nivel de los centros de investigaci¿«n contra el c¿óncer m¿ós adelantados en el mundoí▒. Para Romero, la ambici¿«n del grupo de buscar una vacuna personalizada es una empresa costosa y dif¿¬cil de lograr en los pa¿¬ses desarrollados, y mucho m¿ós en Colombia: í░Yo dir¿¬a que es un trabajo quijotesco, pero eso no quiere decir que no se deba hacer. Al contrario, resalta el coraje de estos investigadoresí▒.
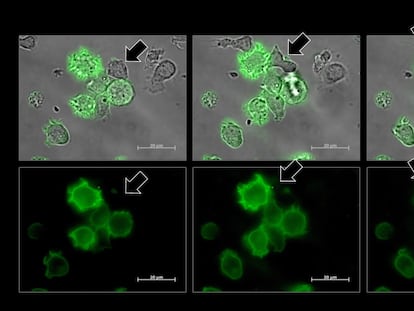
Laura Camila Mart¿¬nez Enr¿¬quez, microbi¿«loga, estudiante de Maestr¿¬a en Inmunolog¿¬a y miembro del grupo de investigaci¿«n del profesor Parra, cuenta desde el laboratorio que el primer paso para desarrollar la vacuna es extraer, preservar y estudiar el tumor de cada paciente. í░Los tumores, m¿ós que un residuo biol¿«gico, son una verdadera caja de herramientas de la que se puede obtener mucha informaci¿«n para desarrollar nuevas alternativas terap¿Ğuticasí▒, explica Mart¿¬nez. En el mismo tumor que gener¿« la enfermedad est¿ó presente la cura. Solo hay que saberla buscar.
El segundo paso para el desarrollo de la vacuna es identificar los ant¿¬genos en el tumor que pueden servir para activar el sistema inmune. Se hace una secuencia gen¿Ğtica de los cromosomas del tejido enfermo y se cruza esa informaci¿«n con el DNA de un tejido sano. El profesor Parra explica que en esta comparaci¿«n se encuentra qu¿Ğ es lo normal y lo anormal en el tumor. í░De esas diferencias surgen los ant¿¬genos que buscamos, que normalmente se conocen como mutacionesí▒.
En b¿▓squeda de neoant¿¬genos y c¿Ğlulas dendr¿¬ticas
Una vez se organizan y se clasifican las mutaciones, un an¿ólisis bioinform¿ótico con inteligencia artificial, en el que participa un grupo interdisciplinario de ingenieros, bi¿«logos, qu¿¬micos y m¿Ğdicos, determina de forma aleatoria cu¿óles de ellas son reconocidas por las prote¿¬nas de la paciente y pueden despertar las respuestas del sistema inmunol¿«gico y atacar la enfermedad. í░La cantidad de mutaciones no es un problema. Al contrario. Hay abundanciaí▒, explica Parra. Normalmente, se identifican cientos de miles de mutaciones en un solo tumor, pero el desaf¿¬o es escoger la mejor. La escogencia adecuada de esas mutaciones determina en gran medida el ¿Ğxito de estas vacunas personalizadas.
Cuando ya se han seleccionado las mutaciones m¿ós adecuadas, los cient¿¬ficos deben introducirlas en las c¿Ğlulas dendr¿¬ticas, que fueron previamente extra¿¬das de la paciente y funcionan como un veh¿¬culo para que los ant¿¬genos ayuden al sistema inmunol¿«gico a destruir las c¿Ğlulas cancer¿¬genas. Para poder usar estas c¿Ğlulas dendr¿¬ticas con ese prop¿«sito, el grupo de Investigaci¿«n en Inmunolog¿¬a y Medicina Traslacional de la Universidad Nacional ha trabajado durante m¿ós de diez a?os con el fin de garantizar la seguridad y la eficacia cl¿¬nica. í░La mayor¿¬a de grupos de investigaci¿«n en Am¿Ğrica Latina no utiliza estas c¿Ğlulas, sino que pone los ant¿¬genos en adyuvantes sint¿Ğticos. Esto, y nuestro trabajo con c¿óncer de mama triple negativo, nos diferencia de los dem¿ósí▒, explica Parra.
Despu¿Ğs de que los ant¿¬genos seleccionados ya est¿ón dentro de las c¿Ğlulas dendr¿¬ticas, el ¿▓ltimo paso es aplicar la vacuna a las pacientes en seis dosis durante algunos meses para ir evaluando el efecto en la destrucci¿«n del tumor cancer¿¬geno. El profesor cuenta que las identidades de las cinco mujeres que ya recibieron las dosis son reservadas y que a¿▓n no se puede revelar los resultados preliminares del tratamiento. Sin embargo, es enf¿ótico en su optimismo: í░Hay cierto consenso en el mundo cient¿¬fico que reconoce que estas vacunas funcionan en ensayos cl¿¬nicos controlados y con pocas personas para atacar tumores como el melanoma o el c¿óncer de pulm¿«n. Ahora hay que demostrarlo en el c¿óncer de mama triple negativoí▒, dice Parra. Y agrega: í░Cuando se combinan las vacunas con otros tratamientos como anticuerpos, cirug¿¬as o quimioterapias, los resultados tienden a mejorar considerablementeí▒.
En el mundo hay varios ejemplos exitosos que respaldan la idea del profesor Parra. En 2017, la revista Nature public¿« los resultados de dos estudios iniciales en humanos que muestran las posibilidades de crear vacunas para distintos tipos de c¿óncer. Un equipo de cient¿¬ficos del MIT y la Universidad de Harvard cre¿« vacunas contra melanomas o c¿óncer de piel con hasta 20 neoant¿¬genos diferentes asociados a las mutaciones de seis pacientes. Tras 25 meses de seguimiento, cuatro de los tratados no hab¿¬an sufrido una reca¿¬da. El otro estudio fue el ensayo cl¿¬nico de la empresa BioNTech en el que los cient¿¬ficos hicieron vacunas dirigidas a hasta diez mutaciones en 13 pacientes con melanoma y lograron que ocho permaneciesen libres de tumores hasta 23 meses despu¿Ğs.
?C¿«mo saber si la vacuna est¿ó funcionando?
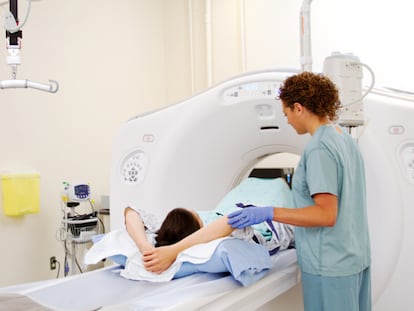
Mar¿¬a Alejandra Villota, Ingeniera Biom¿Ğdica y Microbi¿«loga del grupo del profesor Parra, explica que despu¿Ğs de la aplicaci¿«n de cada dosis de la vacuna se deben extraer ciertas c¿Ğlulas del cuerpo de las pacientes para estudiar sus comportamientos.
En el laboratorio hay una m¿óquina llamada cit¿«metro de flujo, que analiza c¿Ğlula por c¿Ğlula y permite identificar qu¿Ğ prote¿¬nas, qu¿Ğ tama?o y qu¿Ğ complejidad tiene cada una. El aparato, que funciona con un sistema de rayos l¿óser, est¿ó conectado al computador y a un software especial que muestra c¿«mo est¿ón las c¿Ğlulas antes y despu¿Ğs de las dosis de la vacuna. í░Podemos analizar si el sistema inmune est¿ó respondiendo al tratamientoí▒.
En espec¿¬fico, los investigadores se enfocan en la reacci¿«n de los linfocitos T, un tipo de c¿Ğlula que hace parte del sistema inmunitario y ayuda a proteger el cuerpo de las infecciones y a combatir el c¿óncer. Ante la pregunta de si se han alegrado mientras revisaban las c¿Ğlulas de alguna paciente en el cit¿«metro de flujo, las investigadoras Laura Mart¿¬nez y Alejandra Villota responden que s¿¬ con contundencia. í░Estos son datos crudos, preliminares, despu¿Ğs debemos analizarlos con otros programas m¿ós avanzados, pero aqu¿¬ se empiezan a ver tendencias. Es una buena noticia cuando vemos que los linfocitos T se activaní▒, responde Mart¿¬nez.
?Altos costos y poca efectividad?
í░El c¿óncer no es una sola enfermedad, sino muchas. Las llamamos í«c¿óncerí» porque comparten una caracter¿¬stica fundamental: el crecimiento anormal de las c¿Ğlulasí▒, dice Siddhartha Mukherjee en el libro El emperador del mal. Las razones de ese crecimiento da?ino todav¿¬a son desconocidas, inciertas y dif¿¬ciles de prevenir para la ciencia. Los tratamientos son costosos y no siempre muy efectivos.
El profesor Parra reconoce que a¿▓n falta un camino largo para que est¿ós vacunas personalizadas lleguen a los hospitales y se apliquen de forma cotidiana en la mayor¿¬a de los pacientes. í░A¿▓n no sabemos qu¿Ğ tan efectivas son. No hay una respuesta exacta porque solo hasta hace muy pocos a?os el mundo cient¿¬fico empez¿« a desarrollar estas vacunas. No hay evidencia suficiente, se han aplicado a muy pocas personasí▒, explica el investigador.
El investigador Romero L¿«pez cree que el uso de c¿Ğlulas dedr¿¬ticas es extremadamente costoso, no solo en dinero, sino en tiempo y trabajo. í░Me parece que en la pr¿óctica no es viable usar este tipo de c¿Ğlulas para la elaboraci¿«n de las vacunas. Encontrarlas es dif¿¬cil, su frecuencia en la sangre es extremedamente baja, por debajo de una en 10.000, son dificil de purificar, de mantener en forma y de expandirlas en numeros suficientes para volverlas a reinfusionar en el pacienteí▒. dice Romero. Y concluye: í░Si yo fuera el profesor Parra har¿¬a las vacunas con coadyudantes sint¿Ğticosí▒.
EL profesor parra reconoce que el dise?o y la elaboraci¿«n de estas vacunas es muy costoso. í░Est¿ón hechas a la medida del tumor de cada paciente. Por eso no se ha podido masificar su producci¿«ní▒, explica. El trabajo de Parra y de sus compa?eros de investigaci¿«n es un peque?o avance en la lucha global contra una enfermedad que hoy en d¿¬a sigue siendo la principal causa de muerte en el mundo, seg¿▓n la OMS.
*Esta nota fue posible gracias a una beca concedida por la Fundaci¿«n Gabo y el Instituto Serrapilheira, con apoyo de Unesco.
Puedes seguir a MATERIA en Facebook, Twitter e Instagram, o apuntarte aqu¿¬ para recibir nuestra newsletter semanal.
Tu suscripci¿«n se est¿ó usando en otro dispositivo
?Quieres a?adir otro usuario a tu suscripci¿«n?
Si contin¿▓as leyendo en este dispositivo, no se podr¿ó leer en el otro.
FlechaTu suscripci¿«n se est¿ó usando en otro dispositivo y solo puedes acceder a EL PA?S desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripci¿«n a la modalidad Premium, as¿¬ podr¿ós a?adir otro usuario. Cada uno acceder¿ó con su propia cuenta de email, lo que os permitir¿ó personalizar vuestra experiencia en EL PA?S.
En el caso de no saber qui¿Ğn est¿ó usando tu cuenta, te recomendamos cambiar tu contrase?a aqu¿¬.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrar¿ó en tu dispositivo y en el de la otra persona que est¿ó usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aqu¿¬ los t¿Ğrminos y condiciones de la suscripci¿«n digital.
Sobre la firma