ḂḞEl impacto de la cara trasplantada es lo de menos para el pacienteḂḟ
El centro sanitario catalẀḃn ha practicado el injerto de rostro mẀḃs complejo llevado a cabo hasta el momento desde que en 2005 se iniciẀ® esta tẀḊcnica

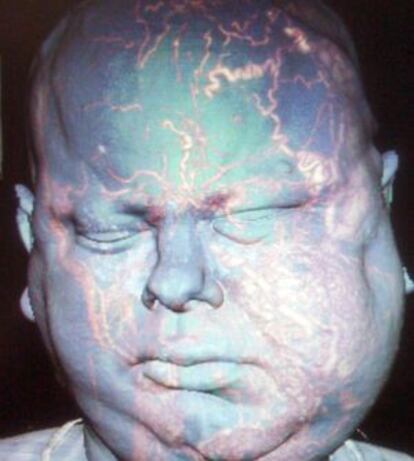
Joan Pere Barret es el cirujano que, al frente de un equipo de 45 profesionales, ha practicado en el hospital Vall d'Hebron de Barcelona el trasplante de cara ḂẂdesde los pẀ®mulos hasta las clavẀẂculasḂẂ ḂḞtẀḊcnicamente mẀḃs complejoḂḟ del mundo, como ẀḊl mismo destaca, desde que se iniciẀ® la tẀḊcnica en 2005. En la misma operaciẀ®n, que se anunciẀ® esta semana, se intervino al paciente de una enfermedad que amenazaba con acabar con su vida.
Pregunta. ?QuẀḊ problema tenẀẂa el paciente?
Respuesta. SufrẀẂa una grave malformaciẀ®n vascular, una conexiẀ®n aberrante entre venas y arterias. El origen estaba en la base de la lengua, pero se habẀẂa extendido hacia la garganta, el cuello y los tejidos de la cara. En cualquier momento podẀẂa sufrir una hemorragia masiva. VivẀẂa con la incertidumbre de no saber si se iba a despertar el dẀẂa siguiente. Era una bomba de relojerẀẂa en el cuerpo.
P. Y el mejor tratamiento era el trasplante.
R. Se habẀẂan intentado varias alternativas: terapias con lẀḃser, extirpaciones parciales, antiangiogẀḊnicos para detener la creaciẀ®n de vasos... Pero consideramos que la mejor opciẀ®n era la extirpaciẀ®n del tumor arterial, y ello implicaba el trasplante.
P. Hasta ahora, los trasplantes de cara practicados [una treintena en el mundo desde 2010, este es el cuarto en Espa?a] nunca habẀẂan tratado de curar al paciente de una enfermedad mortal, sino de mejorar su calidad de vida.
R. Esta intervenciẀ®n supone un paso adelante. Hasta el momento, se trataba de corregir graves deformidades anatẀ®micas, cosmẀḊticas, estẀḊticas que impedẀẂan llevar una vida social normal y resolver problemas funcionales de calidad de vida (poder comer, hablar bien). Nosotros hemos hecho todo esto pero, ademẀḃs, hemos curado al paciente. Esta novedad ayudarẀḃ a plantearse otras indicaciones aẀĠn mẀḃs importantes para el trasplante de cara. Por ejemplo, ante enfermedades autoinmunes o patologẀẂas congẀḊnitas de todo tipo que cursan con enfermedades degenerativas de la cara. O, por quẀḊ no, para tumores de cara. Aunque la inmunosupresiẀ®n nos va a dar algẀĠn problema, si estamos trasplantando hẀẂgados en hepatocarcinomas, quizẀḃs en un futuro nos podemos plantear dar el paso del trasplante para controlar la enfermedad u ofrecer esta intervenciẀ®n ante tumores no operables para alargar la expectativa de vida del paciente.
P. ?QuẀḊ riesgo habẀẂa en la intervenciẀ®n?
R. El riesgo de muerte en la operaciẀ®n era altẀẂsimo [por hemorragia]. Estimamos una probabilidad de entre un 15% y un 20%, aunque como nunca se habẀẂa hecho una intervenciẀ®n de este tipo, quizẀḃs fuera mayor.
P. ?CẀ®mo reaccionẀ® el paciente al decẀẂrselo?
R. Nos dio la respuesta que esperẀḃbamos para considerar que habẀẂa una buena indicaciẀ®n para el trasplante. Dijo que lo que tenẀẂa no era vida y era peor que estar muerto. Y que necesitaba hacer algo para afrontar la vida que querẀẂa con su familia, por ello aceptẀ®.
P. Luego pasẀ® dos a?os en lista de espera hasta que se le opera. ?No es mucho tiempo?
R. Es verdad que en los otros tres casos de trasplante de cara en Espa?a pasaron meses, Pero no es normal tener tanta facilidad para dar con el donante. Primero por la longevidad, necesitas a una persona de edad similar, en la misma dẀḊcada, (tiene 45 a?os), y los donantes son cada vez mẀḃs a?osos. AdemẀḃs, se han de cumplir otros requisitos de compatibilidad de grupo sanguẀẂneo, de tejidos (histocompatibilidad), ausencia de enfermedades infecciosas... TambiẀḊn de peso, estatura, que tuviera una forma de la cara similar, de perẀẂmetro craneal, del tono de la piel. Y una vez se encuentra el potencial donante, la familia tiene que acceder a la donaciẀ®n.
P. Supongo que no es lo mismo acceder a donar un Ẁ®rgano interno que una cara. ?Hubo rechazos previos antes de dar con el donante definitivo?
R. Hubo alguno, pero no sabrẀẂa decir cuẀḃntos. Hay gente que accede a donar los Ẁ®rganos, pero llegado al punto de la cara te dice: no puedo. Es comprensible, la imagen que tenemos de la persona y en lo que pensamos cuando la recordamos es su cara, es un gran paso de solidaridad acceder tambiẀḊn a la cara y entiendo que es difẀẂcil. En todo caso, hay que reconocer la gratitud de quien dona aunque sea solo una cẀ®rnea. Recuerdo que cuando iniciamos el programa de trasplante de cara hablẀḊ con nuestra coordinadora y le plantee esta cuestiẀ®n, si habrẀẂa donantes. Me contestẀ® que no habrẀẂa problema y que tendrẀẂamos porque hay familias que lo donan todo. que tienen un gran sentido de la solidaridad.
P. ?CẀ®mo se convence a una persona para que done la cara de un familiar?
R. Nunca se convence a la gente, nunca. Ni para la cara ni para donar cualquier otro Ẁ®rgano. Se informa. Llegado el momento se pone sobre la mesa la posibilidad de donaciẀ®n y se explica que no hay respuestas errẀ®neas o correctas, que la respuesta buena es la que den, sea sẀẂ o sea no.
P. La operaciẀ®n durẀ® unas 30 horas, 27 en quirẀ®fano. ?Por quẀḊ fue tan larga?
R. Hay que tener en cuenta que no fue una intervenciẀ®n, sino tres. Primero la extracciẀ®n de la cara del donante, luego la del receptor y la intervenciẀ®n por la malformaciẀ®n vascular, que en sẀẂ misma es otra operaciẀ®n, y, finalmente, el injerto.
P. ?Estuvo las 27 horas con el bisturẀẂ en la mano?
R. Con el bisturẀẂ, con las tijeras, dirigiendo... Con paradas para tomar cafẀḊ, comer algo e ir al ba?o. La cirugẀẂa no para en ningẀĠn momento. Los anestesistas nos iban marcando el ritmo de la operaciẀ®n. Ellos se encargan de transfundir al paciente a medida que pierde sangre. Si, debido a la cirugẀẂa, especialmente al retirar malformaciẀ®n vascular, la hemorragia era muy elevada cabẀẂa la posibilidad de que no pudieran reponer sangre al mismo ritmo, y entrara en parada cardiorrespiratoria. Por ello estẀḃbamos en comunicaciẀ®n continua con los anestesistas, que nos daban la pauta para bajar el ritmo, acelerar o parar en funciẀ®n de la pẀḊrdida de sangre.
P. ?CuẀḃl fue el momento mẀḃs delicado?
R. La extirpaciẀ®n del tumor vascular. DespuẀḊs de muchas horas, tras extraer la cara del donante y la del receptor, tanto la parte exterior como la faringe, lengua, boca y las zonas profundas del cuello, llega el Alpe d'Huez. Y hay que subirlo despuẀḊs de varios picos de primera categorẀẂa.
P. ?CẀ®mo estaba el ovillo vascular?
R. La situaciẀ®n era mala, la esperada. Era un absoluto infierno, donde tocabas sangraba.
P. Y, tras retirar la malformaciẀ®n, se afronta el trasplante en sẀẂ.
R. La operaciẀ®n empezẀ® hacia las 18.30 [fue a mediados de febrero, la fecha no se ha difundido para preservar el anonimato del donante]. A mediodẀẂa del dẀẂa siguiente ya tenẀẂamos todo extirpado y comenzẀ® el implante de la cara. A pesar de ser complejo, era un territorio ya conocido, ya lo habẀẂamos hecho en nuestro primer trasplante en 2010: recomponer la faringe, colocar la lengua, empalmar nervios, vasos, unir mẀĠsculos y el resto de tejidosḂ Sabes que te quedan muchas horas por delante pero vas mẀḃs relajado, ya no hay riesgo de encontrar sangrados. Acabamos pasadas las 21.30.
P. ?CẀ®mo estẀḃ el paciente?
R. Muy bien. En casa. Con el agobio normal, nuestro y suyo, porque no es igual tenerlo aquẀẂ, en el hospital 24 horas al dẀẂa que estar en el domicilio. Estamos todos adaptẀḃndonos a esta fase.
La expectativa es una recuperaciẀ®n muy buena, aunque depende del crecimiento de los nervios
P. ?QuẀḊ movilidad facial recuperarẀḃ?
R. La expectativa es una recuperaciẀ®n muy buena, aunque depende del crecimiento de los nervios. Sabemos que los fẀḃrmacos inmunosupresores ayudan a la regeneraciẀ®n nerviosa, por lo que va mẀḃs rẀḃpido que lo que es habitual en otros pacientes, pero hasta 2016 no podremos valorar bien el nivel de funciẀ®n que vamos a conseguir.
P. ?CẀ®mo ha asumido su nueva cara?
R. De todo lo que supone la operaciẀ®n, yo dirẀẂa que el impacto de la nueva cara es lo de menos para el paciente. Incluso para la familia. Se acepta en seguida. No ven la cara, sino a la persona querida, que se encuentra bien despuẀḊs de haber pasado por una situaciẀ®n de mẀḃximo riesgo. La aceptaciẀ®n es rapidẀẂsima.
P. Un neurocirujano italiano dijo hace un mes que en 2017 serẀẂa viable un trasplante de cabeza. ?Coincide con ẀḊl?
R. La ẀĠltima frontera del trasplante estẀḃ en el sistema nervioso central, lo que nos limita es la conexiẀ®n de la mẀḊdula espinal. No hay evidencia cientẀẂfica que esto se pueda hacer y 2017 me parece muy pronto. Pero no puedo negar que llegue un momento en el que tẀḊcnicamente sea posible. La frontera es el trasplante de mẀḊdula, y no creo que sea infranqueable. Lo malo es no poder estar aquẀẂ los prẀ®ximos 100 a?os para ver todas las maravillas que, sin duda, van a suceder.
Tu suscripciẀ®n se estẀḃ usando en otro dispositivo
?Quieres a?adir otro usuario a tu suscripciẀ®n?
Si continẀĠas leyendo en este dispositivo, no se podrẀḃ leer en el otro.
FlechaTu suscripciẀ®n se estẀḃ usando en otro dispositivo y solo puedes acceder a EL PA?S desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripciẀ®n a la modalidad Premium, asẀẂ podrẀḃs a?adir otro usuario. Cada uno accederẀḃ con su propia cuenta de email, lo que os permitirẀḃ personalizar vuestra experiencia en EL PA?S.
?Tienes una suscripciẀ®n de empresa? Accede aquẀẂ para contratar mẀḃs cuentas.
En el caso de no saber quiẀḊn estẀḃ usando tu cuenta, te recomendamos cambiar tu contrase?a aquẀẂ.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrarẀḃ en tu dispositivo y en el de la otra persona que estẀḃ usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquẀẂ los tẀḊrminos y condiciones de la suscripciẀ®n digital.




























































